
Cum ajută o dietă echilibrată?
Cum ajută o dietă echilibrată?
„Mens sana in corpore sano” (latină) sau “Νους υγιης εν σωματι υγιει” (greaca veche) spuneau cei antici, concluzionând chiar de atunci că pentru o minte sănătoasă ne trebuie un corp sănătos. Ducând mai departe ideea, pentru un corp sănătos, ne trebuie o dietă echilibrată.
O alimentație sănătoasă și echilibrată s-a dovedit a fi secretul prevenirii mai multor afecțiuni sistemice, implicit și oculare. Alimentele cu conținut bogat în antioxidanți (luteină și zeaxantină), beta-caroten, vitaminele A, C, D, E, acizi grași (Omega 3), ajută la menținerea sănătății oculare și la prevenirea degenerescenței maculare legată de vârstă.
Legumele de culoare verde închis și cu frunze mari (varză, salată, spanacul) precum și peștele, uleiul de pește, ouăle și nucile, reprezintă sursele principale ale acestor nutrienți. Pacienții cu diabet zaharat, copiii cu naștere prematură (greutate mică la naștere) sau cu retinopatie de maturitate, pacienții tineri sau mai puțin tineri cu miopie, raportat și la gradul miopiei lor, dezvoltă o sensibilitate aparte ce reprezintă un risc pentru afecțiuni maculare și retiniene. La fel, pentru cei vârstnici, apariția și evoluția degenerescenței maculare poate fi influențată pozitiv de prezența acestor nutrienți esențiali menționați mai sus.

Suplimentele alimentare și troficele retiniene pe bază de luteină, în principal antioxidanți, vitamine, zinc, zeaxantină, seleniu și Omega-3, pot fi de real folos în gestionarea problemelor maculare și retiniene, încetinind pagubele produse de expunerea îndelungată și dăunătoare la razele ultraviolete. În plus, lucrul excesiv la calculator și telefon, combinate cu o alimentație neadecvată și deficitară, poate duce treptat la deteriorarea vederii și a rezistenței la efort ocular.
Trebuie menționat faptul că pentru o dietă echilibrată și sănătoasă, rolul apei este vital. Apa facilitează transportul substanțelor nutritive în organism, elimină toxinele formate, ajuta digestia si intretine majoritatea organelor vitale, inclusiv ochii.
Din cazuistica zilnică și din experiența mea profesională trag concluzia că bolile oculare cum ar fi degenerescența maculară și bolile retiniene se înmulțesc, cu siguranță, legat și de alimentația noastră “ modernă” lipsită de nutrienți și a sedentarismului.
Verificarea stării de sănătate a ochilor se poate face doar în timpul unui consult oftalmologic. Examenul biomicroscopic, examenul fundului de ochi după dilatarea pupilei și investigațiile paraclinice (tomografie în coerența optică și perimetria computerizată) pot confirma diagnosticul și aprecia evoluția bolii.

Dr. Grigorios Triantafyllidis
Medic primar oftalmolog
Clinica de Oftalmologie AMA-OPTIMEX, București

Biscuiți cu urzici
Biscuiți cu urzici
Dacă tot ne aflăm în perioada în care putem profita de tot felul de legume verzi, ar fi păcat să nu luăm din ele diverși nutrienți. Dacă mâncarea de urzici sau spanac este sau nu este una dintre preferatele tale, există o variantă care s-ar putea să te încînte mai mult. Este vorba de o rețetă de biscuiți cu urzici.
Pentru aceștia ai nevoie de următoarele ingrediente și vei obține în jur de 40 de bucăți, pentru întreaga familie:
- 200g făină integrală
- 200g făină albă
- 350-370 ml lapte bătut
- 100 g de unt
- 150 g de urzici proaspete ( după spălare și curățare, gramajul va scădea)
- 1 praf de copt
- o linguriță de bicarbonat de sodiu
- o linguriță de sare
- se pot adăuga și 2-4 căței de usturoi, după gust
- 2 căței de usturoi tocați mărunt
Mod de preparare biscuiți cu urzici:
Cel mai important e să ai mare grijă la modul de curățare al urzicilor. Se folosesc neapărat mănuși și se curăță bine, înainte de a fi tocate.
Se ia un bol, în care amestecăm făina, praful de copt, bicarbonatul și sarea. Se adaugă untul (de preferat rece), iar apoi se amestecă bine, bine, până când acesta se distribuie în făină.
Se mai ia un alt bol, în care punem urzicile, usturoiul pisat și laptele bătut. Acest amestec se toarnă în primul bol. Se amestecă bine, până se formează un aluat moale. În cazul în care făina mai cere lapte, se adaugă treptat câte 10 ml.
Se frământă, astfel încât să se creeze un aluat nelipicios. Poți păstra puțină făină albă de o parte, pentru a te asigura că nu se lipește.
Aluatul astfel obținut se întinde, astfel încât foaia să aibă maxim 1 cm în grosime. Forma lor se poate face cu o forma specială de biscuiți sau cu o ceșcută de cafea . Ce rămâne, se reamestecă și se repetă procedura.
Biscuiții obținuți se pun pe o tavă, lăsând puțin spațiu între ei.
Sub ei, se asează o foaie de copt, iar aceștia se bagă în cuptorul preîncălzit, la 200 °C. Se lasă timp de 15-18 minute, până când par rumeniți.
Se lasă la răcit.
Poftă bună!
P.S.: Poate așa îi convingeți și pe cei mici să îndrăgească urzicile.

Pot jocurile video să îți îmbunătățească vederea?
Pot jocurile video să îți îmbunătățească vederea?
Dacă ești un gamer înrăit, probabil ai auzit de multe ori că „stai prea mult în fața calculatorului” și că sigur o să „îți strici ochii”.
Cum ar fi dacă ai afla că anumite jocuri îți pot îmbunătăți vederea?
S-a demonstrat că jocurile video care implică un nivel ridicat de acțiune, cum ar fi jocurile de tip first-person-shooter (FPS) pot îmbunătăți vederea jucătorilor. Cercetarea se referă la sensibilitatea la contrast, observată prin distingerea nuanțelor de gri. Cercetarea a fost făcută de Dr. Daphne Bavelier de la Universitatea Rochester, profesor de științe cognitive, care a constatat o sensibilitate la contrast cu 58% mai bună în rândul jucătorilor ce petrec mult timp în FPS.
Nu este simplu să îți îmbunătățești sensibilitatea la contrast, iar în cazul celei dobândite prin jocuri de acțiune, efectul se pierde în câteva luni. Prin augmentarea pigmentului nostru macular, sensibilitatea la contrast se poate îmbunătăți pentru o perioadă mai lungă de timp, care poate fi de folos și în cadrul altor jocuri video, în afara celor de tip FPS.
Cum putem face asta?
Suplimentele alimentare ce conțin luteină, zeaxantină și mezo-zeaxantină, pot ajuta în acest caz.

Ce a inclus studiul?
Tot în studiul, doamna profesor vede sensibilitatea la contrast ca un prim factor de a măsura cât de bine vede o persoană. Noul studiu reprezintă o evoluție interesantă în domeniul interacțiunii ochi-creier și ar putea duce la îmbunătățirea vederii.
Așadar de ce ar trebui să te joci jocuri video de acțiune? Acestea îți fac și creierul să se concentreze mai bine asupra informațiilor vizuale pe care le primește. Descoperirea se bazează pe cercetările efectuate de Bavelier care arată că jucarea acestor tipuri de jocuri poate crește durata de atenție.
Pentru a afla exact cum poate fi afectată sau îmbunătățită sensibilitatea la contrast, Doamna profesor, alături de alți colegi, au testat această funcție pe 22 de studenți și a format două grupe.
Un grup a jucat jocurile video de acțiune „Unreal Tournament 2004” și „Call of Duty 2”. Al doilea grup a jucat „The Sims 2”, care nu include un nivel de coordonare ochi-creier. Voluntarii au jucat 50 de ore din jocurile atribuite pe parcursul a 9 săptămâni.
Ce s-a observat?
Cercetătorii au constatat că, la sfârșitul experimentului, jucătorii de „Unreal Tournament 2004” și „Call of Duty 2” au înregistrat o îmbunătățire medie de 43% în ceea ce privește distingerea nuanțele de gri, în timp ce aceia care au jucat „The Sims 2” nu au prezentat niciun fel de îmbunătățire.
Bavelier spune că descoperirile sugerează că, în ciuda numeroaselor frici cu privire la efectele jocurilor video și a timpului petrecut în fața unui ecran, acest timp poate să nu fie neapărat dăunător, cel puțin pentru sensibilitatea la contrast, care se poate îmbunătăți prin practică.
Această cercetare a fost finanțată de Institutul Național pentru Ochi și Biroul de Cercetare Navală. Detalii se găsesc pe site-ul universității: www.rochester.edu

Vederea noaptea
Vederea noaptea
Cu toții avem o dorință de a vedea lumea și de a experimenta lucruri noi. Călătoriile ne ajută să facem acest lucru, permițându-ne să explorăm diferite culturi, bucătării din întreaga lume sau experiențe de neuitat.
Călătoriile implică de multe ori și condus pe timp de noapte, care se mai numește și vedere scotopică și implică adaptarea în mod natural la întuneric.
Cum reușesc ochii să se adapteze la întuneric?
Ochii tăi doresc să adune cât mai multă lumină, așa că, într-un mediu întunecat, pupilele se măresc și îți permit să vezi formele. Acesta este motivul pentru care, atunci când ieși la o plimbare seara sau când stai lângă șemineu acasă, vederea se adaptează prin mărirea pupilelor.
Vederea scotopică înseamnă că poți vedea într-o lumină mai slabă. Cum se întâmplă?
Celulele microscopice care lucrează aici sunt bastonașele și conurile, care reacționează fiecare în mod diferit atunci când suntem expuși la diferite lumini. Ele ne permite nouă, oamenilor, să vedem, transmițând impulsuri prin nervul optic, la creier.
Rolul fotoreceptorilor
La lumină intervin conurile. Acestea excelează la înregistrarea luminilor strălucitoare, a culorilor și a detaliilor fine, dar nu sunt atât de utile pentru a vedea ce se întâmplă în jurul tău când se întunecă. Odată ce soarele a apus intervin bastonașele. Fără ele nu am putea să ne adaptăm noaptea. Cu acești receptori nopțile devin mult mai suportabile atunci când conducem sau ne plimbăm. Însă ele nu pot procesa culorile, iar asta se poate observa în tonurile de alb și negru pe care le vedem noaptea în jur.
Au oamenii o vedere scotopică bună?
Atunci când te trezești în miez de noapte, te frustrează cât de puțin poți vedea de fapt?
Răspunsul scurt este da. Oamenii au o vedere scotopică teribilă în comparație cu alte animale. Ne ia între 5 și 8 minute să ne adaptăm, dar ajustarea maximă se realizează în 40 de minute.
Ființele umane sunt creaturi diurne, ceea ce înseamnă că vederea lor nocturnă este inferioară celei a altor animale. Aceste animale au un strat reflectorizant în spatele retinei numit „tapetum lucidum”, care le conferă posibilitatea de a vedea prin păduri noaptea. Vorbim aici de câini, pisici, cai, căprioare, etc.
Putem vedea ceva dacă e întuneric beznă?
Dacă ți s-a oprit vreodată lumina în timp ce erai la subsol sau în pivniță, știi deja că răspunsul e nu.
Are sens, nu-i așa? Celulele bastonaș nu pot simula imagini fără pic de lumină. Sunt pur și simplu prea leneșe pentru toată această muncă. În schimb, dacă ai și cea mai mică sursă de lumină, ele încep să se descurce.

Cum îmi testez vederea scotopică?
Testul de sensibilitate la contrast Pelli-Robson este o modalitate excelentă de a afla dacă vederea ta are nevoie de ajustări. Această metodă verifică capacitatea ochilor unei persoane în diferite condiții de iluminare, cum ar fi cele de noapte.
Cu ajutorul acestor teste poți vedea cât de bine vede o persoană anumite nuanțe față de altele și poți determina dacă ar putea avea dificultăți de vedere din cauza condițiilor de lumină slabă. De obicei, este destinat persoanelor cu tulburări vizuale, care ar putea să aibă probleme de vedere la contrast redus, dar poți oricând să îți testezi sensibilitatea la contrast.
Poți să o faci și acasă.
Încearcă acest lucru: stai într-o încăpere cu lumină redusă și privește fix un obiect. Încearcă să îți dai timp 20 de minute, ca ochii să se adapteze. Evită orice distrageri, apoi reține cât mai multe detalii despre acel obiect.
Privește ușor marginile obiectului pentru o clipă. Făcând asta există șanse mari ca obiectul să pară acum mai clar, deoarece celulele bastonaș își fac treaba.
De asemenea, poți găsi și o aplicație care îți măsoară sensibilitatea la contrast, aici: https://apps.apple.com/ro/app/berkeley-contrast-squares/id979063261
Ce boli ne pot afecta vederea scotopică?
Printre cele mai cunoscute se numără cataracta, diabetul și glaucomul, însă și miopia poate avea un impact semnificativ, alături de retinita pigmentară sau un dezechilibru al vitaminei A sau glucozei.
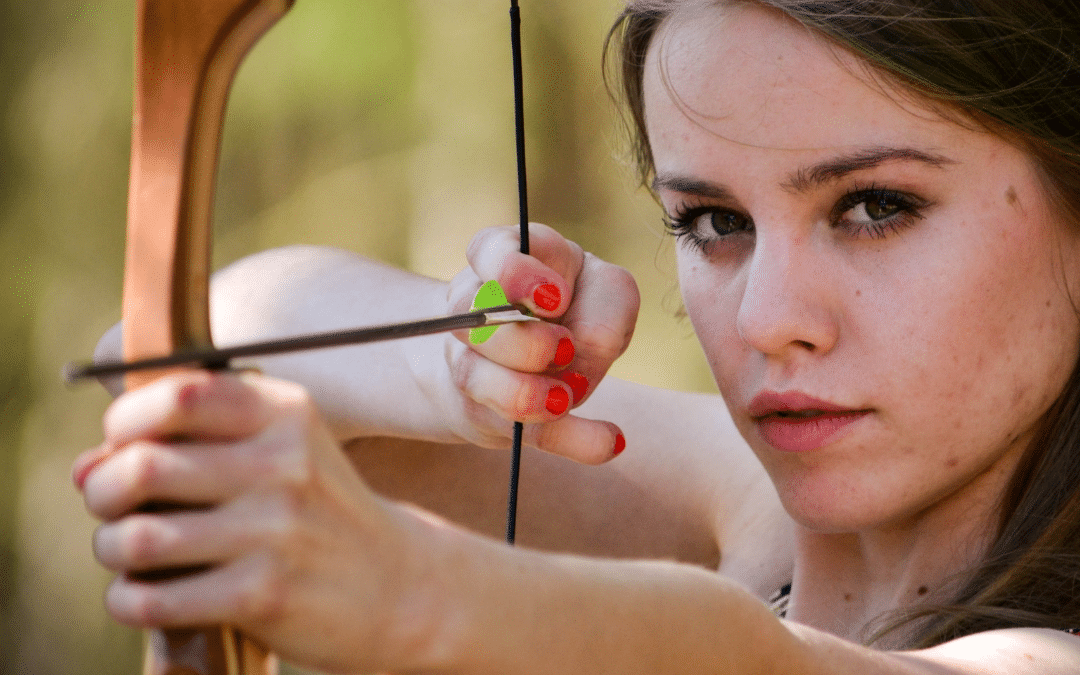
Vederea și performanța sportivă
Vederea și performanța sportivă
Știai că se estimează că 80% din reacțiile sportivilor se bazează pe vedere?
Vederea are potențialul de a afecta performanța unui atlet, inclusiv claritatea vederii. În sporturi precum golful, unde coordonarea este esențială și memoria vizuală este extrem de importantă pentru a-ți reaminti distanțele dintre reperele de pe teren, vederea e asul din mânecă.
Mai pot fi afectate și performanța motrică (abilitatea de a îndeplini sarcini specifice) și procesarea informațiilor. Abilitățile vizuale pentru toate sporturile includ acuitatea vizuală, coordonarea ochi-mâna, memoria vizuală, viziunea periferică și percepția profunzimii. Abilitatea generală de a procesa și de a răspunde la stimulii vizuali îmbunătățește, de asemenea, puternic coordonarea ochi-mână a unui atlet.
Lovirea unei mingi este una dintre cele mai dificile sarcini din orice sport. Necesită coordonare ochi-mână, concentrare și o bună acuitate vizuală, precum și percepția adâncimii.
În viața de zi cu zi, îmbunătățirea sensibilității la contrast poate ajuta în distingerea mai clară a detaliilor fine precum frunzele unui copac, sau o minge ce vine spre tine cu viteză. Dacă vezi mai bine, reacționezi mai rapid.
Vederea în baseball
În baseball, timpul necesar pentru ca o minge lansată să ajungă la placă este de aproximativ 0,4 secunde, dar jucătorii de baseball au la dispoziție doar aproximativ 0-17 s, înainte de a decide dacă vor sau nu să lovească această aruncare cu bâta și unde pe suprafața ei vor să lovească, astfel încât să aibă o anumită direcție.
Procesul începe atunci când ochii noștri observă ceea ce pare a fi un punct de tragere bun din partea aruncătorului. Cu cât acest proces decizional se poate întâmpla mai repede, înseamnă că ai mai multe șanse de câștig.
Suntem siguri că toți fanii baseball-ului știu exact unde vor să ajungă pe teren.
Beneficiile unei performanțe vizuale optime se văd și în alte sporturi:

- Golf – Cum citești un putt, cum îți aliniezi corpul, cât de bine vezi ținta și cum îți vizualizezi lovitura sunt toate influențate de ochii tăi.
- Fotbal – Jucătorii de fotbal trebuie adesea să reacționeze la situațiile de joc în schimbare, cum ar fi urmărirea mingii, și rapid și precis să vadă și să anticipeze unde se află colegii și adversarii lor pe teren. Acuitatea vizuală bună și vederea periferică sunt esențiale pentru a asigura un avantaj competitiv.
- Tir cu arcul – Acuitatea vizuală, sensibilitatea la contrast (abilitatea de a discerne diferența de luminozitate a zonelor adiacente), stereopsia (percepția adâncimii), coordonarea ochi-mână, coordonarea ochi-corp și timpul de răspuns vizual pot fi cele mai importante abilități în tir cu arcul .
Ochii sunt cei care te duc la performanța dorită, în sport. Este important pentru sportivii de toate vârstele și nivelurile de îndemânare, indiferent dacă se antrenează sau joacă la un nivel înalt, să se asigure că vederea lor este în condiții optime prin identificarea a ceea ce ar putea să-i împiedice. O parte esențială a testelor de vedere sportivă implică determinarea a cât de bine vedeți: detalii de la distanță față de imagini de aproape, fundaluri negre față de scene puternic luminate, sensibilitate la contrast, etc.
Nu uita că VEZI MAI BINE, REACȚIONEZI MAI REPEDE, iar în majoritatea sporturilor, asta îți aduce victoria. Îți poți îmbunătăți timpul de reacție prin suplimentarea pigmentului macular. Acesta are nevoie de trei carotenoizi esențiali: luteină, zeaxantină și mezo-zeaxantină, ca tu să vezi cu o fracțiune de secundă mai rapid o minge.
Îmbogățește-ți dieta! Carotenoizii maculari (luteina, zeaxantina, mezo-zeaxantina), pot avea efecte semnificative asupra funcțiilor vizuale. Îmbogățirea pigmentului macular implică o creștere a sensibilității la contast, scade efectul orbitor al luminii, scade sensibilitatea la fotostres și protejează fotoreceptorii.




Comentarii recente