Monitorizarea retinopatiei diabetice
Articol realizat de:
Dr. Nicoleta LAZAN
– Medic primar oftalmolog –
Clinica Ophtalens T, Cluj-Napoca
Dr. Nicoleta Lazan, medic primar oftalmolog, ne oferă câteva informații despre monitorizarea retinopatiei diabetice. Puteți găsi mai multe informații despre activitatea dnei. Dr. Lazan, aici.
Introducere
Diabetul zaharat (DZ) este o afecțiune sistemică ce se caracterizează prin niveluri crescute ale glicemiei. Cele mai frecvente forme sunt:
1. DZ tip I – insulino-dependent, cauza: leziuni pancreatice ce determină o lipsă totală de insulină, debut frecvent între 10-20 ani.
2. DZ tip II – non-insulino-dependent, cauza: deficiența relativă de insulină, debut frecvent între 50-70 ani, la persoanele cu exces ponderal. Reprezintă 90% din formele de diabet, iar o parte din pacienți devin în timp insulino-necesitanți.
O formă rară este diabetul gestațional, care apare la unele femei datorită creșterii rezistenței la insulină pe perioada sarcinii.
Diabetul zaharat are o frecvență ridicată, interesând toate categoriile de populație. Datele statistice ale Organizației Mondiale a Sănătății (OMS) și ale Asociației Americane a Diabetului arată că în prezent, pe glob sunt aproximativ 425 milioane de pacienți cu diabet zaharat.
Prin complicațiile sale funcționale care interesează vasele sanguine (boala coronariană, boala arterială periferică, accidentul vascular cerebral), retina (retinopatia), rinichiul (nefropatia), nervii (neuropatia), diabetul zaharat reprezintă o gravă problemă socială contemporană.
Factorii genetici, hipertensiunea arterială, obezitatea, sarcina sunt considerați factori de risc în apariția complicațiilor diabetului zaharat.
Retinopatia diabetică este cea mai frecventă patologie vasculară retiniană și principala cauză de cecitate (orbire) la pacienții cu vârsta între 20-65 ani.
4 din 5 pacienți cu diabet zaharat de peste 20 ani pot suferi de retinopatie diabetică.
Consultația oftalmologică constă în:
1. Anamneza
- prezența eventualelor semne de alarmă (vedere încețoșată sau fluctuantă, percepția alterată a culorilor, pete întunecate în câmpul vizual).
- tipul și durata DZ, gradul de compensare a DZ.
- antecedente heredocolaterale (părinți, frați cu DZ) și personale patologice (HTA, obezitatea, hiperlipidemia).
2. Măsurarea acuității vizuale (a vederii) fără și cu corecție optică, măsurarea tensiunii intraoculare, examen biomicroscopic (evidențierea eventualelor probleme de cornee sau cristalin) și examen oftalmoscopic (fund de ochi – FO) cu dilatarea pupilei. De obicei, afectează ambii ochi.
Dacă se constată modificări la FO, atunci se vor efectua următoarele investigații: retinofotografie, OCT macular, ecografia oculară.
3. Retinofotografia (poza fund de ochi)- ne ajută pentru a compara evoluția în timp a retinopatiei diabetice.
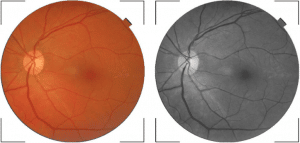
Foto 1. Aspect normal al fundului de ochi
4. OCT macular (tomografie în coerență optică) : evaluează prezența, extensia si evoluția edemului macular după tratament.
5. Ecografia oculară -indicații: cataracta matură, hemoragia vitreeană, suspiciunea de dezlipire de retină.
Stadializarea retinopatiei diabetice
1. Retinopatia diabetică neproliferativă (ușoară/medie /severă)
- microanevrisme (dilatarea capilarelor fiind leziunea inițială în retinopatia diabetică)
- hemoragii retiniene și modificări venoase
- exsudate retiniene (dure sau vătoase)
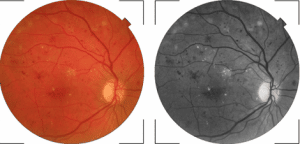
Foto 2. Retinopatie diabetică neproliferativă
2. Retinopatia diabetică proliferativă (precoce/cu risc crescut/avansată)
-neovascularizație retiniană (vase noi, slabe, care se rup ușor)
-hemoragii preretiniene, vitreene
-glaucom neovascular
-dezlipire de retină tracțională
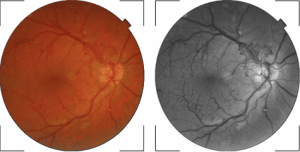
Foto 3. Retinopatie diabetică proliferativă
Edemul macular diabetic (difuz sau localizat) poate fi prezent în orice stadiu al retinopatiei diabetice si reprezintă o îngroșare a retinei în zona centrală (în maculă) cu scăderea vederii centrale.
TRATAMENT RETINOPATIE DIABETICĂ
Tratamentul retinopatiei diabetice este individualizat în funcție de stadiul evolutiv al bolii.
1. Tratament medicamentos
-controlul riguros al glicemiilor + regim igienodietetic strict (hemoglobina glicozilată < 7 %)
-tratamentul factorilor de risc (HTA/obezitatea/dislipidemia)
-capilarotrofice și carotenoizi xantofili (rol antioxidant și antiinflamator).
2. Terapia anti-VEGF (antiangiogenică) – reprezintă prima linie de tratament în edemul macular.
Constă în efectuarea unor injecții intravitreene cu anti-VEGF, o injecție pe lună, numărul acestora depinzând de stadiul bolii și răspunsul la tratament.
Medicul oftalmolog curant va stabili exact când și câte injecții sunt necesare în fiecare caz.
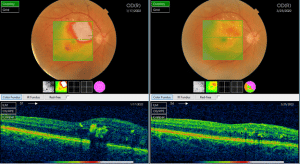
Foto 4. Reducerea edemului macular după tratament injectabil cu anti-VEGF
3. Tratament cu corticosteroizi intravitreean sau fotocoagulare laser focal sau în grilă (dacă edemul macular nu răspunde corespunzător la terapia cu anti-VEGF).
4. Panfotocoagulare laser în RD neproliferativă severă și în RD proliferativă.
5. Vitrectomia posterioară în cazul apariției complicațiilor RD : hemoragia vitreeană densă, persistentă, dezlipirea de retină tracțională care implică macula, membrane epiretiniene maculare, edem macular cronic refractar la alt tratament.
Monitorizare
- Diabet zaharat fără retinopatie- examinare o dată pe an.
- Retinopatie diabetică ușoară-control oftalmologic la 6-9 luni .
- Retinopatie diabetică moderată/severă-examinare la 4-6 luni.
- Retinopatie diabetică proliferativă-control la 3 luni.
Concluzii
1. Studiul DCCT (The Diabetes Control and Complications Trial) a demonstrat că un control strict al glicemiei previne apariția, dar și progresia retinopatiei diabetice, nefropatiei și neuropatiei diabetice.
2. Controlul factorilor de risc (tratamentul hipertensiunii arteriale și a dislipidemiilor, scăderea în greutate).
3. Instituirea unui regim de viață sănătos, mișcare zilnică și alimentație echilibrată. La nivelul retinei există 3 pigmenți (carotenoizi) cu rol antioxidant: luteina, zeaxantina și mezo-zeaxantina.
Organismul uman nu produce acești carotenoizi, ci sunt luați din produsele vegetale. De exemplu, luteina din alimentele verzi (spanac, salată, varză), zeaxantina din legumele și fructele portocalii.
De asemenea, se recomandă consumul periodic de pește, ouă, nuci, alimente care sunt bogate în acizi grași (omega 3).
Atunci când există diverse afecțiuni retiniene și/sau o alimentație neadecvată, se administrează suplimente alimentare și trofice retiniene care previn sau încetinesc evoluția diverselor afecțiuni maculare.
4. Având în vedere că retinopatia diabetică poate fi asimptomatică până în stadiile avansate ale bolii, detectarea precoce si aplicarea la timp a tratamentului sunt esențiale pentru păstrarea vederii.
Vă așteptăm pe blogul nostru pentru mai multe articole din lumea oftalmologiei!










